 Фертильность- (от лат. fertilis – плодовитый), способность зрелого организма производить потомство. В статье журнала “Проблемы репродукции” за 2000 год №2 была публикация-
Фертильность- (от лат. fertilis – плодовитый), способность зрелого организма производить потомство. В статье журнала “Проблемы репродукции” за 2000 год №2 была публикация-
1) Фертильность
“Фертильность у женщин с синдромом Шерешевского-Тернера” Там обсуждали и приводили примеры наступления самостоятельной беременности при СШТ.
Отметим, что в представленных случаях у больных был мозаичный кариотип 46ХХ/45ХХ с преобладанием нормальной 46ХХ-клеточной линии.
Так же было отмечено что около 5–11% из всех фертильных женщин с синдромом Шерешевского–Тернера имели кольцевую хромосому Х с кариотипическим мозаицизмом 45Х/46,Х,r(X).
Нормальное развитие яичников с наступлением последующей регрессией описано и у девочек с хромосомной конституцией 46,X,i (Xq)
В заключении статьи было написано:
“Наличие у женщин кариотипа с патологическим клоном клеток (с мозаичным или моносомным вариантом синдрома Шерешевского–Тернера) не исключает наступления у них спонтанных, неиндуцированных беременностей и рождения здоровых детей. Разнообразие в экспрессии клинической картину синдрома Шерешевского–Тернера удивительно. Оно не характеризуется только тернеровскими стигмами и степенью гонадальной дисгенезии. При синдроме Шерешевского–Тернера спонтанные менструации при патологической гоносомной конституции встречаются чаще, чем нормальная фертильность”
 2)Овариальный резерв (яичниковый резерв, фолликулярный запас)
2)Овариальный резерв (яичниковый резерв, фолликулярный запас)
Овариальный резерв (яичниковый резерв, фолликулярный запас)-генетически заложенный запас яйцеклеток в яичниках женщины при отсутствии в ее репродуктивной системе патологических изменений. При СШТ он либо отсутствует либо снижен.
Исследования овариального резерва:
- Определение содержания фолликулостимулирующего гормона (ФСГ) в первую фазу цикла (2день цикла-второй день начала месячных). Повышенное содержании ФСГ говорит об отсутствии созревания доминантного фолликула и следовательно об отсутствии овуляции. При СШТ он практически всегда в первую фазу цикла выше нормы.
- Определение содержания ингибина-В на 2 день цикла – это нестероидный фактор половых желёз, ингибирующий уровень гипофизарного ФСГ, используется как маркёр сперматогенеза у мужчин и функции яичников у женщин. Если Ингибин ниже нормы, вероятность получить яйцеклетки очень низка
- определение Антимюллеров гормон (АМГ) на 2 день цикла Этот нестероидный гормон у женщин вырабатывается только клетками гранулезы фолликулов от преантральной стадии до стадии больших антральных фолликулов, т.е. в стероиднозависимом периоде. Синтез АМГ происходит постоянно от момента рождения до менопаузы, первые признаки его продукции в яичниках девочки появляются в пренатальном периоде (32-36 нед). У новорожденных уровень АМГ минимальный и практически не определяется, в период полового созревания он повышается, достигая максимума в активном репродуктивном возрасте (20-30 лет), оставаясь стабильным на протяжении всего репродуктивного цикла. После 35 лет уровень АМГ постепенно снижается и к менопаузе равняется. Соответственно, если АМГ ниже нормы, то это говорит, что ответа на стимуляцию овуляции не будет или будет, но очень низкая.
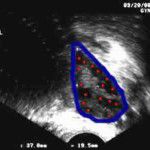
- Трансвагинальное ультразвуковое исследование. Осмотр яичников и подсчет количества фолликулов – важные диагностические критерии овариального резерва. С возрастом яичники уменьшаются в размерах вне зависимости от того, рожала женщина или нет. При сниженном объеме яичников требуется, как правило, большее количество препаратов для стимуляции. Несомненно, размеры яичников и количество фолликулов – лучшие показатели овариального резерва: чем больше фолликулов, тем большее количество яйцеклеток способно развиваться в стимулируемом цикле. Иногда достаточно сделать только УЗИ, что бы определить овариальный резерв- яичники не должны быть меньше нормы, а найденный фолликул (ы) не меньше 6 мм, т.е быть почти доминантным. Тогда имеет смысл сдавать Ингибин-В и АМГ. Иначе их результат будет предсказуемый и он будет говорить об отсутствии функциональных фолликул.
Сделав эти анализы врач оценит ваш овариальный запас и скажет какая медицинская программа вам необходима.
Цикл и гормоны
 Любая девушка должна знать что такое женский цикл. Девушке СШТ необходимо знать, что такое эстроген, прогестерон, и какие существуют гормональные препараты.
Любая девушка должна знать что такое женский цикл. Девушке СШТ необходимо знать, что такое эстроген, прогестерон, и какие существуют гормональные препараты.
Когда девочка достигает 12-13 лет, ей назначают первые женские гормоны -эстрогены. Раньше (в 90-х годах) это был микрофолин (этинилэстрадиол), синестрол (гексэстрола). Сейчас это как правило прогинова или дивигель. Все эти препараты содержат эстрадиол валерата. Он считается максимально приближенным к натуральному эстрогену в отличии от этинилэстрадиол и гексэстрола.
Дозировку врач подбирает индивидуально исходя из УЗИ матки и ее эндометрия ( это .внутренняя слизистая оболочка тела матки, выстилающая полость матки и обильно снабжённая кровеносными сосудами.) Также врач регулярно продолжает следить по УЗИ как матка и эндометрий реагирует на заместительную гормональную терапию. Она должна развиться, увеличится до стандартных размеров. В любой момент могут начаться месячные. Когда они пришли, то пора переходить на эстроген-прогестероновые препараты.
Если этого не сделать, то месячные будут приходить когда угодно и длиться очень долго и все из-за отсутствия гормона прогестерона. Гормон желтого тела, который образуется после овуляции.
Женский цикл длится 28 дней. 1день цикла, это первый день месячных.
фолликулярная фаза (длится около 14 дней)— начинается с первого дня менструации, длится пока в яичниках созревает один доминантный фолликул (или несколько), и заканчивается овуляцией. В этой фазе активно вырабатываются эстрогены, которые способствуют разрастанию клеток. Увеличивается эндометрий матки, к которому должен прикрепиться эмбрион. В конце этой фазы эндометрий уже около 10-12 мм.
Лютеиновая фаза (длится около 14 дней, если не наступает беременность)- На месте лопнувшего фолликула образуется желтое тело, которое выделяет прогестерон. Прогестерон дает сигнал эндометрию, что надо готовится к имплантации эмбриона. Через 3-4 дня после овуляции на эндометрии появляются пиноподии (это клетки эндометрия, которые отвечают за взаимодействие эндометрия с эмбрионом). Прогестерон не дает эндометрию разрастаться. В этот период эндометрий становится уже 9-11 мм. Благодаря прогестерону он уплотнился и готов к имплантации. Зрелыми пиноподии остаются еще 2-3 дня. Этот период называют имплатанционным окном. Только в эти дни эмбрион может прикрепится к эндометрию матки.
Это все касается женщины со здоровой эндокринной системой. При СШТ приходится приемом гормонов имитировать цикл.
Фармацевты предлагают:.
1-фазные. Это 21 таблетка в каждой одинаковое содержание эстрогена и одинаковое прогестерона. Это контроцептивы. Т, к прогестерон с первого дня цикла не даст эндометрию пойти в рос и не даст имплантационное окно во время овуляции. Помимо того что овуляция практически не возможна из-за прогестерона. Вы пьете одну таблетку в день, Выпив всю пачку делаете 7 дней перерыва. Во время этого перерыва начинаются месячные. 21+7=28. Получаем имитацию женского цикла. При СШТ их назначать не рекомендуется. Это плохо отразится на овариальном резерве, если он есть.
2-фазные Это тоже 21 таблетка. В первых 10 содержится только эстроген. А начиная с 11 по мимо эстрогена добавляется еще прогестерон. Получается полная имитация фолликулярной фазы и лютеиновой. Это не контрацептивны. Т.к если есть овуляция, то беременность вполне может произойти. Принимать по схеме как и 1-фазные с 7-ми дневным перерывом.
Это препараты Цикло-прогинова, Дивина. Фемостон2/10 отличается. Там не 21 таблетка, а 28. И его уже надо пить без перерыва начиная с первой таблетки с 1 дня цикла.
3-фазные. Тоже 21 таблетка. В каждой эстроген и прогестерон. Только их концентрация разбивается на три этапа. Это контрацептивны, т..к прогестерон с первого дня цикла не дает имплантационное окно во время овуляции. Вопрос их назначения спорный.
P/S если не смотря на гормональную терапию эстрогенами матка так и осталась рудиментарной, то гормональную терапию прекращают.
Стимуляция овуляции
 Случаи когда сохранился овариальный резерв при СШТ достаточно редки. Примерно 10 % . И только 1% , что есть вероятность самостоятельной беременности. Если врач даст положительный ответ и подтвердит, что ваш организм будет отвечать на стимуляцию, то рассмотрим ваш случай….
Случаи когда сохранился овариальный резерв при СШТ достаточно редки. Примерно 10 % . И только 1% , что есть вероятность самостоятельной беременности. Если врач даст положительный ответ и подтвердит, что ваш организм будет отвечать на стимуляцию, то рассмотрим ваш случай….
Прежде чем врач приступит к стимуляции, минимум — это анализы на ВИЧ, гепатиты, сифилис, половые инфекции у обоих супругов, мазок на степень чистоты влагалища для женщины, мазок на онкоцитологию с шейки матки. Вероятней всего, придется также сделать УЗИ молочных желез и исследование антител к краснухе. Но: дальше — больше. Будут обследования относительно проходимости маточных труб, ведь именно в них и происходит оплодотворение. Также мужу потребуется сдать спермограмму.
Чаще всего стимуляцию овуляции делают препаратами на основе гонадотропинов — это особые гормоны, которые отвечают за работу половых органов – и препараты-аналоги клостельбегита. Самые используемые среди них – Менопур (содержит гормоны ФСГ и ЛГ) и Гонал-Ф (содержит гормон ФСГ). Как правило, это уколы, которые делают в мышцу или подкожно и только в строго определенных концентрациях в строго установленные дни цикла.
Как долго принимать препараты — определяет врач.
Стимуляция клостильбегитом начинается с минимальной дозы с третьего по седьмой или с пятого по девятый день цикла. Бывает, что дополнительно подкалывают еще и ХГЧ. Во время процесса стимуляции, доктор проводить УЗИ-контроль реакции яичников и созревания яйцеклетки.
Что касается половой жизни во время процедуры, то врач, вероятней всего порекомендует активные половые акты либо ежедневно либо через день.
Как правило, курсы стимуляции клостильбегитом делают не больше 3-5 раз в жизни, ведь дозы постоянно увеличиваются, а колстильбегит может в свою очередь привести к раннему истощению яичников или наступлению раннего климакса.
Но при всем этом вы должны помнить, что не все яйцеклетки здоровые. Половина из них несет хромосомные изменения. Поэтому если в результате стимуляции овуляции наступит беременность, то тогда вам предстоит обязательная процедура Кордоцентез. Сама по себе такая беременность при СШТ не требует какой либо гормональной поддержке. Т.к есть желтое тело, которое дает прогестерон. Гормональные препараты назначают только при угрозе выкидыша. Если беременность протекает нормально, то уже начиная с 10-12 недели беременности отменяют всю гормональную поддержу, если она была.
Кордоцентез – метод получения кордовой (пуповинной крови) плода для дальнейшего исследования.
Обычно производится параллельно амниоцентезу (взятию околоплодных вод). Производится не ранее 18 недели беременности. Через переднюю брюшную стенку беременной после инфильтрационной анестезии под контролем ультразвукового аппарата производят прокол тонкой пункционной иглой, попадают в сосуд пуповины, получают до 5 мл. крови..
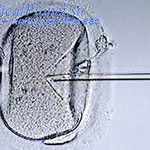
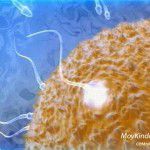
Этой процедуры можно избежать если, делать преимплантационную генетическую диагностику (ПГД). Но это уже относится к вспомогательным репродуктивным технологиям (ВРТ) – это методы лечения бесплодия, при которых отдельные или все этапы зачатия и раннего развития эмбрионов проводятся вне организма. С помощью ВРТ могут быть преодолены практически все известные формы бесплодия.
Вспомогательные репродуктивные технологии (ВРТ)
“Вспомогательные репродуктивные технологии (ВРТ) – это методы терапии бесплодия, при которых отдельные или все этапы зачатия и раннего развития эмбрионов осуществляются вне организма. ВРТ включают: экстракорпоральное оплодотворение и перенос эмбрионов в полость матки, инъекцию сперматозоида в цитоплазму ооцита, донорство спермы, донорство ооцитов, суррогатное материнство, преимплантационную диагностику наследственных болезней, искусственную инсеминацию спермой мужа (донора)”. ( из Приказа № 67 Министерства здравоохранения и социального развития РФ «О применении вспомогательных репродуктивных технологий (ВРТ) в терапии женского и мужского бесплодия» от 26 февраля 2003 года.)
Автор: ” Кети0712″