Глава 16. Заболевания системы пищеварения при синдроме Тернера. У девочек и женщин с синдромом Тернера существует высокая сколнность к аутоиммунным заболеваниям,
поэтому существует риск развития нескольких аутоиммунных проблем, особенно в пожилом возрасте: аутоиммунный тиреоидит, целикиевая болезнь, злокачественная анемия с антителами анти-теменных клеток, аутоиммунный гепатит, первичный билиарный цирроз, красный плоский лишай, идиопатический ревматоидный артрит, приобретенная болезнь Вилебранда и воспалительные заболевания кишечника. Некоторые из этих проблем могут появиться и быть одновременно у человека с синдромом Тернера. Многие исследования показали повышенное преобладание наличия хронических кишечных заболеваний: целиакиевая болезнь и заболевания воспаления кишечника, такие как язвенный колит и заболевание Крона (Crohn) .
Целиакиевая болезнь
Целиакиевая болезнь – это чувствительная к глютену энтеропатия аутоиммунной природы, характеризующаяся атрофированием ворсинок слизистой оболочки тонкого кишечника, и препятствующая всасыванию питательных веществ из пищи. (Fig.1 a). Эта проблема на всю жизнь.
Причины
У целиакиевой болезни существует множество факторов:
Природа глютена
Глютен – один из важных природных составляющих компонентов.
Глиадин является частью клейковины (глютена) пшеницы и подобных спирторастворимых белков ячменя и ржи и оказывает разрушение у генетически предрасположенных субъектов.
Генетика
В развитие заболевания вовлечен генетический компонент: унаследованные генетические факторы, как известно, влияют на восприимчивость к заболеванию. Были выявлены отклонения в геномных областях, содержащих гены с иммунологическими функциями, в ассоциации с целиакией.
У больных целиакией есть аномальный Т-клеточный ответ (реакция) на глютен. Воспалительная реакция приводит к структурным изменениям в тонком кишечнике, в том числе к атрофии ворсинок, гиперплазии кишечной крипты и увеличению количества внутри эпителиальных клеток. Если удалить из диеты глютен (клейковину), то во многих случаях структура (кишечника) возвращается в нормальное состояние в течение нескольких месяцев.
Охват заболевания
У лиц с синдромом Тернера целиакиевое заболевание встречается гораздо чаще, чем у остального населения (4,2-6,4% при синдроме Тернера против 0,35-0,5% у остального населения). Исследования брюшной полости, которые ранее проводились в педиатрической возрастной группе, также подтвердили повышенный процент распространенности данного заболевания у женщин с синдромом Тернера. Отмеченная высокая распространенность означает, что связь между целиакиевым заболеванием и синдромом Тернера не случайны.
Клинические признаки
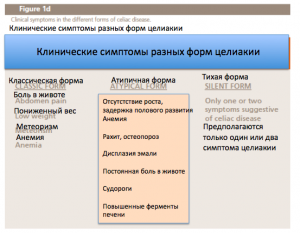
Целиакиевое заболевание часто остается нераспознанным. (Fig.1b) Целиакиевое заболевание встречается у людей как с симптомами желудочно-кишечного тракта так и с симпотомами вне желудочно-кишечного тракта (классическая и атипичная формы), и у некоторых лиц без симптомов: аутоиммунные заболевания (инсулино-зависимый сахарный диабет, тиреоидит) и некоторые генетические заболевания (синдром Дауна, синдром Тернера, синдром Вильямса).
Некоторые исследования показали, что около 40% людей с синдромом Тернера и целиакиевым заболеванием показывают типичные клинические признаки целиакии, 30% – атипичные симптомы (анемия, анорексия, задержка роста по графикам роста для синдрома Тернера, гипертрансаминаземия), а остальные из них имеют “молчаливые” формы. У всего населения мы наблюдаем противоположную ситуацию, на самом деле большинства наблюдаются молчаливые формы целиакии. Типичные признаки включают диарею, потерю веса и усталость (Fig. 1d).
Низкий рост может быть основным проявлением моно – симптоматической целиакии . Когда скорость роста у девочки с синдромом Тернера медленнее, чем ожидалось по графикам роста для синдрома Тернера, первым делом у нее должна быть проверено наличие целиакиевого заболевания. В противном случае только у некоторых пациентов с синдромом Тернера и целиакией наблюдается рост ниже 3 процентиля по графику роста для синдрома Тернера.
Целиакия может также играть роль в виде недостаточного эффекта при терапии гормоном роста. На самом деле, некоторые исследования показали, что неопознанные аутоиммунные патологии могут мешать терапии гормоном роста и таким образом влиять на окончательный рост.
Диагностика
Анализ целиакии выполняется путем выявления антител связанных с заболеванием целиакией. Тестирование на иммуноглобулин А против эндомизия и трансглутаминазы человеческой ткани весьма точно и обладает высокой чувствительностью для выявления заболевания. В частности, определение трансглутаминаза является недорогим метод скрининга, и является альтернативой определения эндомизия.
Лица с недостаточностью иммуноглобулина A должны быть проверены на наличие антител иммуноглобулина G, трансглютаминазы и эндомизия.
Целиакиевое заболевание должно быть подтверждено путем нахождения определенных изменений ворсинок тонкого кишечника. Рекомендуется проведение эндоскопии малого кишечника с биопсией в положительных случаях.
Кишечная биопсия
Инструмент в виде гибкой трубки помещается через рот, в горло, через желудок в тонкий кишечник, чтобы получить маленькие образцы ткани для изучения.
Лечение
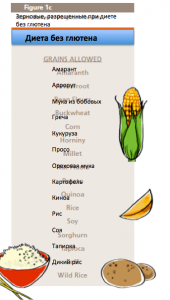
В настоящее время единственным видом лечения являкется диета исключающая клейковину (Fig. 1с). Когда человек с целиакиевым заболеванием ест пищу, содержащую глютен, иммунная система отвечает тем, что повреждает тонкий кишечник .
Анти-трансглутаминые и анти-эндомизиальные антитела могут быть использованы для контроля за соблюдением диеты без клейковины, антитела исчезают при соблюдении диеты.
Важность строгого соблюдения безглютеновой (без клейковины) диеты должна быть сильно подчекрнута, с тем, чтобы сократить риск дальнейших осложнений и улучшить качество жизни . Новые исследования показывают, что сывороточные антитела целиакиевого заболевания могут играть определенную роль в развитии дисфункции щитовидной железы, точнее, у людей с целиакиевым заболеванием употребление клейковины кажется предрасполагающим фактором для аутоиммунного тиреоидита.
Очень важно, чтобы люди, у которых диагноз был выявлен недавно, начали бы работу с диетологом, имеющим опыт в целиакией, и знающим, что при этой болезни необходимо придерживаться безглютеновой диеты в течение всей жизни. При соблюдении такой диеты должны быть выявлена возможная недостача питательных веществ и их возможное восполнение. Успешное удержание целиакия под конролем требует долгосрочного наблюдения многопрофильной командой, которая включает в себя самого пациента, его семью, лечащего врача, диетолога и личного диетического плана.
Рекомендации
Так как девочки и женщины с синдром Тернера попадают под высокий риск наличия целиакии, они должны быть обследованы на ее наличие:
• должен быть проведен анализ на основе анти-ткани транглютаминазных
антител.
• анализ на целиакию должен быть проведен как можно раньше после выявления диагноза (СТШ) и должна проводиться периодическая проверка на целиакию с возраста 6 лет и повторяться каждые 2-5 лет.
• проверка на целиакию необходимо провести при низком росте или при наличии пониженной скорости роста на основании таблиц роста для синдрома Тернера.
• проверка на целиакию должна быть проведена до начала терапии гормоном роста, чтобы избежать плохой восприимчивости к лечению, улучшить рост и оптимизировать плотность минерализации костной ткани.
• В качестве альтернативы, можно провести проврку на HLA-тип в отношении
статуса DQ2 / DQ8, так как у людей без DQ2 или DQ8 нет необходимости проводить дальнейшую проверку на целиакию.
• Безглютеновая диета не должна быть начата перед проведением исследования по целиакии и до его завершения, так как это может помешать сделать правильный диагноз.
В Италии проводится совместное исследование по оценке долгосрочной перспективы эффективности безглютеновой диеты и окончательного роста пациентов с синдромом Тернера и по определению иммунологических последствий наличия целиакии при синдроме Тернера.
Воспалительное заболевание кишечника (Болезнь Крона и язвенный ректоколит)
Воспалительное заболевание кишечника – это болезнь, характеризующаяся хроническим рецидивирующим воспалением желудочно-кишечного тракта и характеризуется по дизрегуляции ответа иммунной слизистой. Существуют две различные формы воспалительных заболеваний кишечника: болезнь Крона и язвенный колит. Последние исследования предполагают их возрастающую частоту проявления в педиатрии и у взрослых с синдром Тернера.
Проявление
Частота проявления воспалительных заболеваний кишечника растет. Болезнь Крона и язвенный колит являются наиболее распространенными в Северной Америке, Северо-западной Европе, особенно в Скандинавии, и Соединенном Королевстве. У стран Южной Европы, Южной Африки и Австралии показатели заболеваемости более низкие. Пик появления болезни Крона наблюдается в позднем подростковом возрасте или юность. Второй меньший пик наблюдается в шестом десятилетии.
Частота заболеваемости при синдроме Тернера
При синдроме Тернера отслеживается более высокая распространенность воспалительных заболеваний кишечника. Gravholt подсчитал двукратное увеличение риска развития болезни Крона и неспецифического язвенного колита. Другие исследования обнаружили еще больший риск, который составляет около 2,6-3% лиц с СТШ. При синдроме Тернера болезнь Крона встречается как минимум в два раза чаще, чем язвенный колит. Наибольший риск был обнаружен у пациентов с аномальными структурными аномалиями X хромосомы, на которые приходится 52% заявленных случаев воспалительных заболеваний кишечника при синдроме Тернера.
Причины
Точные причины заболевания неизвестны, механизмы воспаления являются сложными. Кажется, что генетический фактор, играет важную роль в определении восприимчивости к воспалительным заболеваниям кишечника . Болезнь Крона и язвенный колит имеют различные причины и определенные механизмы повреждения тканей, но их объединиет несколько факторов, в частности, которые возникают из взаимодействия между внутренней генетической предрасположенностью и факторами окружающей среды.
Возраст начала проявления болезни
Желудочно-кишечные симптомы часто развиваются в молодом возраст, между 9 и 40 годами, часто около 16 лет.
Язвенный колит
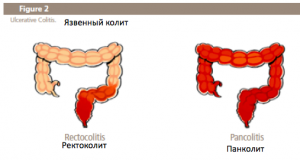
Язвенный колит представляет собой хроническое воспалительное состояние, вовлекающее в первую очередь толстую кишку, тонкая кишка в этом процессе никогда не участвует (Fig. 2).
Язвенный колит чаще всего встречается в позднем подростковом возрасте и в юношеском, хотя диагноз может быть выявлен в любом возрасте. Распределение начала язвенного колита по возрастным группам является бимодальным, с пиками, происходящими во втором и третьем десятилетии и снова в пятом и шестом десятилетии жизни.
Клинические симптомы
Симптомы язвенного колита зависят на степени и тяжести заболевания.
Желудочно-кишечные симптомы
Чаще всего неспецифический язвенный колит представляет с постепенным началом поноса, но обычно без системных признаков повышенной температуры или жара, потери веса или гипоальбуминемия. В отличие от этого, тяжелый колит характеризуется пятью или более кровавым стулом в день, значительной анемией, гипоальбуминемии, жаром, тахикардией, и потерей веса. Ночная дефекация также часто отмечается.
Кишечные осложнения
Такие осложнения, как токсический мегаколон, перфорация толстой кишки и сильные кровотечения могут произойти при тяжелом обострении в любой момент времени, в то время стриктуры и рак толстой кишки, как правило, происходят при давно существующей болезни. (Fig.3)
Дополнительные кишечные осложнения
Дополнительные кишечные проявления могут отмечаться на коже (5-20%), суставах (2-20%), глазах (1-3%), печени (5-50%) и почках (1-10%). Они могут сопровождать течение болезни примерно в 10% случаев и редко предшествует кишечным симптомам. (Fig. 3)
Диагностирование
Золотого стандарта для диагностики язвенного колита не имеется. Диагноз должен быть установлен на основании медицинской истории, клинических обследований и типичными эндоскопическими и гистологическими исследованиями. Инфекционная причина этого должна быть исключена.
Гибкая sigmoidoscopic или колоноскопический осмотр толстой кишки и подвздошной кишки, в сочетании с биопсей слизистой обеспечивают наиболее точную и конкретную оценку воспаления кишечника.
Лечение
Целями медикаментозной терапии язвенного колита у детей являются индукция ремиссии с контролем симптомов, предотвращение рецидивов, избежание осложнений и обеспечение оптимального качества жизни.
Степень неспецифического язвенного колита влияет на подход по уходу за пациентом. Выбор терапии зависит от тяжести воспаления, распределение воспаления в толстой кишке и картины заболевания (частота рецидивов, ответ на предыдущие лекарства, профиль побочных эффектов лекарств, дополнительные проявления кишечного тракта).
Тяжелый активный колит следует лечить в больнице.
Болезнь Крона
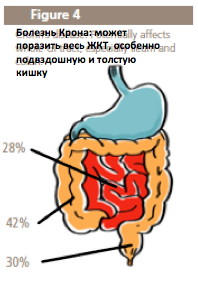
Болезнь Крона – болезнь, сопровождающая всю жизнь и в отличие от язвенного колита, может воздействовать на весь желудочно-кишечный тракт. (Fig. 4)
Болезнь Крона наиболее часто появляется в позднем подростковом возрасте или в начале взрослой жизни. Симптомы варьируются в зависимости от местоположения начала болезни и от тяжести заболевания.
Клинические симптомы
Симптомы кишечника – могут быть неоднородны, но классическая презентация обычно включает в себя понос в течение более шести недель, плохой аппетит, боль живота (наиболее часто встречается у детей) и / или потеря веса в любой возрастной группе. Эти симптомы должны вызвать подозрение, особенно у пациентов в молодом возрасте. Хронический понос является наиболее распространенным признаком. Кровь и / или слизь в стуле отмечается у 40-50% пациентов с болезнью Крона. Болезнь Крона может проявляться как низкорослость и задержка полового созревания.
Системные признаки
Они включают в себя недомогание, потерю аппетита и жар.
Кишечные осложнения
Кишечные стеноз, непроходимость, свищи, внутри-брюшной абсцесс являются наиболее распространенным осложнениями. Перфорация и рефракторное обильное кровотечение являются несомненными показаниями к операции, но встречаются редко.
Внекишечные осложнения
Другие важные органы тела могут быть поражены: скелет, глаза, печень и кожа. Остеопороз и остеопения являются часто встречающимися у пациентов с болезнью Крона и у пациентов с синдромом Тернера риск переломов выше, чем у остального населения.
Диагностирование
Для установления диагноза небходимо рассмотреть точную и полную медицинскую историю и провести физическое обследование. Наличие небольшого роста или скорость роста ниже, чем ожидается по графикам при синдроме Тернера могут потребовать исключить другие патологии, такие как хронические кишечные заболевания.
Диагноз должен основываться на полной клинической картине, радиологическом исследовании тонкой кишки, эндоскопии тонкой кишки и верхних отделов желудочно-кишечного тракта у детей с патологическими результатами биопсии слизистой оболочки, и исключении других причин хронического воспаления кишечника.
В особенностях биопсии при болезни Крона наблюдаются хронические воспалительные процессы и в отличии от неспецифического язвенного колита этот процесс является более локализованным и сконцентрированным. Наличие гранулемы является отличительной чертой для болезни Крона.
Лечение
Лечение состоит из таких пунктов, как фармакологическое лечение, диета, и, при необходимости, хирургического вмешательства, не только для облегчения симптомов но и для оптимизации роста, облегчения нормального социального развития и во избежание осложнений, связанных с затяжным характером болезни.
Общим принципом лечения активной болезни Крона является определение активности болезни, локализации (подвздошная, тонкая кишка, ободочная части) и характера болезни.Тяжесть болезни Крона оценить труднее, чем тяжесть язвенного колита. Выбор лечения может быть подобран индивидуально. Отсутствие лечения является одиним из вариантов для некоторых пациентов с легкими симптомами.
Ведение при болезни Крона в настоящее время, прежде всего, устанавливается гастроэнтерологами. Развитие фармацевтики происходит очень быстро и облегчение симптомов может быть достигнуто путем медикаментозной терапии. Хирургическое вмешательство может быть рассмотрено только в отдельно-взятых случаях.
Общие принципы лечения воспалительных заболеваний кишечника
На протяжении последних лет был достигнут значительный прогресс в проведении ранней диагностики и в более агрессивном лечении воспалительных заболеваний кишечника.
Для лечения воспалительных заболевания кишечника используются несколько препаратов: Aminosalycilates, кортикостероиды и будесонид, иммунодепрессирующие агенты (азатиоприн, 6-меркаптопурин, метотрексат, циклоспорин, циклоспорин), и анти-ФНО (инфликсимаб, адалимумаб, цертолизумаб).
Изменения диеты и операции (т.е. резекции, хирургия для перианальной и консервативные меры, такие как stricturoplasties) должны быть рассмотрены надлежащим образом для таких пациентов.
Кишечная телеангиэктазия
Было подсчитано, что частота желудочно-кишечных кровотечений при синдроме Тернера составляет около 7%. У пациентов с синдромом Тернера отмечается повышенная вероятность появления желудочно-кишечного кровотечения из-за кишечной телеангиэктазии, воспалительных заболеваний кишечника и портальной гипертензии. Кишечная телеангиэктазия является одним из клинических проявлений синдрома Тернера и может привести к желудочно-кишечному кровотечению. В медицинской литературе отмечаются различные случаи. Желудочно-кишечные сосудистые аномалии следует рассматривать, как гипотетические причины образования болей в животе у пациентов с синдромом Тернера.
Кишечные телеангиэктазии являются сосудистыми поражениями желудочно-кишечного тракта, что может быть служить причиной кровотечения в верхней и нижней части желудочно-кишечного тракта. Это болезнь может затронуть любую часть пищеварительного тракта. У пациентов с телеангиэктазией двенадцатиперстной кишки отмечается более высокий риск поражений тонкого кишечника или подвздошного.
Клинические симптомы
Клиническая картина варьируется от бессимптомных случаев с железо-дефицитной анемией до острого и рецидивирующего кровотечения.
Диагностирование
У пациентов с синдромом Тернера с анемией должна быть выполнена эндоскопия, даже если нет признаков активного кровотечения в желудочно-кишечном тракте.
Беспроводная эндоскопическая капсула является полезным диагностическим средством в таких случаях для обнаружения сосудистых поражений в тонкой кишке, помогая определить более конкретный прогноз и тактику лечения. Эндоскопическая капсула обладает высокой чувствительностью и возможностью определять источник кровотечения у пациентов с неясным желудочно-кишечным кровотечением.
Лечение
Прерывистые кровотечения, вызванные телеангиэктазией, могут реагировать на прогестерон и корректировка гормональной терапии может помочь обойтись без хирургического вмешательства.
Спонтанная регрессия кишечной телеангиэктазии может наблюдаться у пациентов с синдромом Тернера и прогноз может улучшиться с возрастом.
После того, как диагноз установлен, последующие кровотечения, которые могут произойти, как правило, могут лечиться консервативными методами.
Рекомендации
Поскольку девочки и женщины с синдром Тернера относятся к группе риска, они должны проходить обследования на наличие воспалительных заболеваний кишечника:
• Воспалительные заболевания кишечника должны быть проверены у пациентов с такими признаками, как хронический понос, боли брюшной полости, наличие крови и/или слизи в стуле. Хронический понос является наиболее распространенным симптомом у взрослых, тогда как боль в животе – у детей.
• Общими признаками, вызывающих подозрение наличия воспалительного заболевания кишечника могут быть: плохой аппетит и/или потеря веса в любой возрастной группе. Эти симптомы особенно должны вызвать подозрение у пациентов младшего возраста.
• Проверка на наличие воспалительного заболевания кишечника должна быть выполнена при низкорослости или при скорости роста ниже, чем ожидается по графикам для синдрома Тернера.
• Пациенты с синдромом Тернера и с воспалительными заболеваниями кишечника могут активно принимать участие в принятии решений по предложенному лечению.
• Пациентам с язвенным колитом лучше проходить совместное наблюдение у гастроэнтеролога и колоректального хирурга
Источник: http://np.netpublicator.com/netpublication/n75088268